¿’Sistema’ de salud?:
Gerenciando el caos de los subsistemas público y privado (obras
sociales, sistemas prepagos de salud y medicina comercial). Comparación de
resultados con la salud en Cuba.
Argentina es una
república de sistema federal moderado, que cuenta con 43.000.000 de habitantes
(Censo 2010 proyectado a 2015), con un PBI PC de 21.600 u$s (Banco Mundial,
método de PPA, paridad de poder adquisitivo, puesto 23) es el octavo país del
mundo en territorio (2,75 millones de kilómetros cuadrados) y posee una de las
mayores extensiones de tierra cultivable de clima templado, de relieve llano y
con un adecuado manejo del agua: la denominada “pampa húmeda”. El indicador de
desarrollo humano es de 0.808 (Muy alto) y se encuentra en la posición 49
(Cuba: 0.815, posición 43).
Los estados
subnacionales se denominan provincias. La Provincia de Santa Fe, en donde he desarrollado
mis actividades profesionales a lo largo de mi vida laboral (32 años a la
fecha), cuenta con 160.000
km cuadrados de extensión (un 50% más que Cuba), muy
buena tierra (en el sur de la provincia se encuentra el suelo con mayor
contenido orgánico del orbe), clima templado-subtropical, con adecuado régimen
de lluvias, está bordeada por uno de los mayores ríos del mundo (Paraná) y es
surcada por otro río importante el Salado. Cuenta con una población de poco más
de 3.300.000 (año 2015) de habitantes afincados en 360 distritos semi autónomos
(gobiernos locales: municipalidades o comunas). El PBG PC es 15.000 u$s y el
indicador de desarrollo humano es 0.815 La provincia se caracteriza por un sur
y centro rico y con un reparto de la tierra bastante avanzado y un norte más
árido y caluroso, con buenas tierras pero inadecuado manejo del agua. El perfil
productivo de la provincia es agrario-agroindustrial, con importante
participación comercial, fuerte núcleo universitario, transportiva y portuaria
y con buenos servicios educativos y científicos.
El tercer y último
nivel de gobierno (gobiernos locales), al menos en mi provincia, se denomina
Municipio, genéricamente y se divide, según su población en Municipalidades y
Comunas (menos de 10.000 habitantes).
En la historia de la República Argentina
han predominado los gobiernos liberales, cuyos propósitos generales han sido
excluir socialmente a amplios sectores y concentrar la economía, con la
salvedad de las gestiones de Juan Domingo Perón (mediados del siglo XX) y del
matrimonio Kirchner desde principios de este siglo y hasta el presente.
En lo que hace a la
salud, esta orientación liberal predominante ha originado un sistema de salud
con una participación predominante del subsector “privado” (a grandes rasgos,
un 60%), aunque con una cobertura importante (comparado con muchos otros países
latinoamericanos) de la oferta de salud pública. Este subsistema público se
encuentra en crisis desde la aparición del neoliberalismo (1976 hasta 2002) y
menguando en sus recursos e incidencia, particularmente a partir de la
provincialización de la salud pública impulsada por la dictadura militar (años
‘76 al ‘83) y agravada por el gobierno ultraneoliberal de 1989 a 2002, que llegó a
convertir al estado en ‘estado ausente’. Intentando revertir esa ausencia del
estado, los últimos gobiernos nacionales implementaron, desde 2003 en adelante,
diversos programas de apoyo a las acciones del subsistema público provincial y
municipal, como por ejemplo el Plan Nacer (hoy denominado Sumar) y el Remediar
(provisión de medicamentos de forma gratuita a pacientes del sector público) y
se promueve la prescripción de fármacos por su nombre genérico (anteriormente
por nombre comercial, lo que prácticamente obligaba al paciente a adquirir
medicamentos sin libertad de elección y pagando costos más altos),
Situación actual (desde el punto de vista del financiamiento).
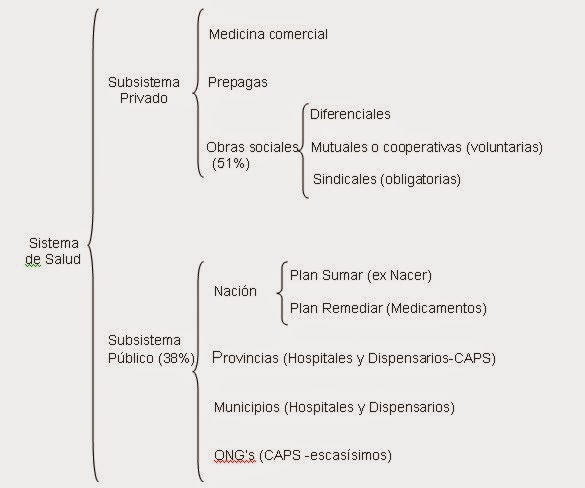
Subsistema Privado
Medicina comercial
A este componente
podríamos llamarlo medicina cash o en efectivo, consiste en el pago en efectivo
de las prestaciones de salud. Es una parte complementaria dado que todos
intentan acceder a alguno de las otras opciones de cobertura y, prácticamente,
sólo es utilizado cuando no existe otra opción o cuando la cobertura no está
contemplada o es ilegal. Sin embargo, veremos que su lógica permea a todo el
sistema.
‘Obras sociales’ prepagas
Funcionan a la manera
de las obras sociales sindicales, pero para las personas de ingresos
medios-altos que no están sindicalizadas ni integran alguna corporación
(comerciantes, rentistas, locatarios urbanos o rurales, etc.). Cobran durante
algunos meses una cuota que, con el paso del tiempo (o sea, luego de lo que se
denomina ‘’carencia’) permite el acceso a cobertura de prestaciones de salud.
Es un elemento de escasa fiabilidad dado que permanentemente escamotean o
niegan prestaciones (a diferencia de las verdaderas obras sociales, el cliente
no está protegido por una estructura sindical o corporativa) y el estado
(cuando no está ausente) debe permanentemente velar por los derechos de los asegurados.
Obras sociales -sindicales
Mensualmente, el
integrante de una corporación profesional (abogados, arquitectos, médicos, etc)
o sindicato, aporta (ya sea autogestionariamente o por descuento directo del
monto del sueldo) una cuota destinada a cubrir los costos de atención de la
salud. El derecho a la atención es inmediato (no hay ‘carencia’) y los
afiliados deben abonar autorizaciones para las distintas prestaciones, en
concepto de coseguros. Por ejemplo, para una consulta médica, se suele abonar
el 20% de lo que la obra social paga luego al médico por la misma. Para prestaciones
más costosas el porcentaje del coseguro desciende. Muchas veces el profesional
chantajea al afiliado cobrándole un “plus”, acto ilegal de difícil
erradicación.
La diferencia con las
obras sociales diferenciales es que el valor de las prácticas abonadas por una
obra social diferencial a los profesionales es mayor, lo mismo las cuotas que
pagan los afiliados y eso les da derecho a situaciones de privilegio: turnos
tempranos, habitaciones individuales y mejor equipadas en internación, algunas
prestaciones adicionales, etc.
Tanto obras sociales
como prepagas deben cumplir, al menos, con el PMO (Plan Médico Obligatorio), la
atención integral de ciertas condiciones de salud especificadas por la Nación.
Nación
Plan Sumar (Ex Nacer)
Financiado por Banco
Mundial, es un aporte complementario que hace la Nación Argentina
Este plan busca
financiar REAL y directamente a los efectores de salud, al mismo tiempo de
mejorar la calidad de sus acciones. Por qué esto se hace así: porque si se
financia el presupuesto de la provincia o municipio que gerencia ese centro de
salud, en general lo que ocurre es que el financiamiento neto del efector
permanece invariante, mientras que lo que se ahorra la provincia o municipio cambia
hacia otras finalidades.
En el caso de mi
provincia, la gestión actual, de signo político diferente al de las autoridades
nacionales, ha adherido al Plan Sumar pero sin aplicarse lo suficiente, en base
al cuestionamiento de que es un seguro de salud, focalizado y que la salud debe
universalizarse. El problema es que ellos no han universalizado nada y la salud
está cada vez más desfinanciada. De resultas de esta situación, mi provincia es
una de las de peor desempeño en el marco de este plan nacional, siendo,
paradójicamente, una de las mejores en renta per cápita y calidad de la
administración pública.
Plan Remediar
Los destinatarios de
este plan son todas aquellas personas que se atiendan en un efector público de
tipo atención primaria, sin importar nivel de ingresos ni situación laboral.
Consiste en la provisión de los medicamentos necesarios para el tratamiento de
su condición de salud. La nación envía periódicamente y en base al consumo
registrado, cajas con los medicamentos necesarios, directamente al centro de
salud y por correo.
Se da la paradoja de
que los médicos subutilizan el plan, argumentando el “engorro” que deben llenar
una receta tipo formulario, con más datos que las recetas habituales (muy
pobremente fundamentadas), mientras que los medicamentos enviados por
provincias y municipios al efector tienen casi nulos requisitos de
otorgamiento.
Provincias y
municipios
Estas instancias de
gobierno son los que sustentan el presupuesto de los efectores de salud pública
y de las acciones de prevención, principalmente las provincias, teniendo muy
escasos municipios alguna incidencia en el tema. En el caso de los hospitales
públicos cuentan con financiamiento complementario de las obras sociales, por
las personas con esa cobertura de salud que allí se puedan atender y de la
población en general, vía bonos ‘voluntarios’ y fondos de acciones solidarias
organizadas por ONG’s tales como las ‘cooperadoras’ de cada uno de ellas.
ONGs
En algunos lugares se
da el caso, aunque bastante excepcional, de ONG’s que sostienen íntegramente
algún CAPS.
Efectores del sistema
Desde el punto de
vista de los efectores, en cambio, el panorama es más sencillo. Hay tres tipos
de efectores:
Pùblicos: Hospitales y CAPS (casi no existen niveles intermedios entre la
alta complejidad y la atención primaria). Pueden atenderse allí personas sin
cobertura de salud o sin ella y de cualquier nivel de poder adquisitivo. Dada
la dimensión de los hospitales públicos, por ejemplo en mi ciudad, es
preferible ante un accidente o emergencia dirigirse al hospital antes que a un
sanatorio privado. Los hospitales suelen tener autonomía operativa en el
aspecto administrativo (desde hace un par de décadas) y de ellos se suele hacer
depender a los centros de atención primaria, aunque esto último funciona no muy
bien.
Privados: Clínicas y sanatorios, consultorios médicos, laboratorios y
empresas de imagenología. Atienden a personas con obras social de cualquier
tipo o que puedan abonar las prestaciones.
Efectores Sindicales: Algunas obras
sociales (por ejemplo: UOM) tienen sus propios efectores, tales como
consultorios, sanatorios y clínicas. O sea, son, a diferencia de lo que es
común a la generalidad de las obras sociales, sistemas de diagnóstico y
tratamiento destinados exclusivamente a sus afiliados. En su funcionamiento
profesional se manejan como los efectores privados.
Prevención
de la enfermedad en Argentina
En la práctica privada, salvo
honrosas excepciones, la práctica médica excluye cualquier componente preventivo
o, a lo sumo, los facultativos se circunscriben a dar, esporádicamente,
“consejos” relativos al peso, al tabaquismo, etc. No hay la menor
sistematicidad.
En los efectores públicos la
atención puesta en las estrategias de conservación de la salud es un poco más importante,
aunque sin llegar a completarse sistemáticamente y con fuertes variaciones que
dependen del grado de concientización y compromiso del profesional. La
estrategia de los efectores de salud pública es reactiva y basada en la
atención de parte de la demanda (no de su totalidad), sin estrategias
proactivas de abordaje, de búsqueda, de extensión al territorio o al barrio, ni
siquiera a los domicilios más cercanos.
El componente más importante del
aspecto preventivo son las campañas masivas por los medios de comunicación que
emprende el gobierno u ONGs y se refierene a alcoholismo, tabaquismo abuso de
otras drogas, reducción del consumo de sal y control de la hipertensión, etc,
La protección del estado de salud
representa un componente claramente deficitario en el sistema de salud.
Atención primaria de salud pública
Los CAPS (Centros de Atención
Primaria de Salud), o dispensarios, están bastante distribuidos en las
barriadas más humildes, pero presentan limitantes de acción bastante
característicos, de tipo objetivo: falta de insumos, falta de profesionales y/o
personal en general; como de tipo actitudinal-ideológico: falta de conocimiento
de la población objetivo, quietismo y falta de proactividad, descompromiso de
parte de los profesionales (existe la idea, tal vez no tan desacertada, de que
el profesional de los CAPS es un “castigado”, mientras que en los hospitales se
considera que se encuentra a los mejores profesionales). Es notoria la dispersión
de calidad de la atención, dependiendo en mucho del compromiso y la ideología
del profesional a cargo.
El funcionamiento diario de estos
centros desde el punto de vista de la población objetivo es el siguiente:
Ø Para
atención médica (las especialidades más comunes son medicina general, pediatría
y ginecología-obstetricia, existiendo otras prestaciones y prácticas
diagnósticas), el paciente concurre a muy temprana hora (6 de la mañana, o
antes) para anotarse en la lista (10-20 pacientes, según profesional y
especialidad) y luego debe volver a la hora de la consulta, habitualmente a
partir de las 10 de la mañana y hasta las 15 horas.
Ø Para
atención de enfermería (curaciones y vacunación): el horario es bastante más amplio,
frecuentemente de 8 a
18 horas.
Ø Para
prácticas diagnósticas (en caso de existir, laboratorio, imagenología): según
horarios habituales, por ejemplo, a primera hora de la mañana en el caso del
laboratorio o según disponibilidad del profesional en los otros casos.
Ø Provisión
de fármacos: el paciente suele ser provisto de los fármacos por el CAPS (al
menos en lo que hace a medicamentos de atención primaria).
Escalonamiento
de complejidad en la atención
En verdad, no existe, se pasa de la
atención primaria a la mayor complejidad hospitalaria, ocurriendo que muchos
pacientes directamente concurren al hospital para la atención primaria.
La salud
como un producto oneroso
En todas estas características se
puede vislumbrar por detrás una motivación: la prestación de salud entendida
como algo oneroso, rentado, comercial. El estado brinda algunos servicios de
salud (los que la concepción capitalista y médico-hegemónica le permite, en
definitiva) a las personas más necesitadas, pero siempre con el trasfondo de
que es “caridad”, y no derecho.
Rol del Bioquímico:
En mi país la profesión universitaria
de Bioquímico (5 y medio años de estudio universitario) abarca las
especialidades de análisis bacteriológico, mediointernista, genetista, parasitólogo,
micólogo, virólogo, hematologo, especialista en química de la sangre, etc. Es
un profesional bastante respetado, por su formación científica amplia, aunque
siempre secundario dentro del modelo médico hegemónico. En la práctica privada
se reprodujo en las últimas décadas, en el ámbito profesional bioquímico, la
concentración de medios de producción que se dio en otras áreas de la economía,
quedando pocos laboratorios y muy tecnologizados (uso de autoanalizadotes, por
ejemplo), con la consiguiente reducción de planteles profesionales, incluso observándose
la proliferación de auxiliares no profesionales en los mismos. La reducción del
empleo de profesionales de la bioquímica en el ámbito privado fue brutal,
representado hoy tal vez un 10% de los existentes a fines de los años ’80.
El refugio más propicio para la
práctica profesional, a consecuencia de lo anterior, resultaron los laboratorios
de los efectores públicos, que es en donde la práctica bioquímica se ha podido
desarrollar de manera más ‘pensada’ y científica, al margen del rédito económico
y con características de servicio de salud más conservadas.
Algunos resultados (Comparación con
Cuba) Tablas
Argentina
|
Santa Fe
|
Cuba
|
|
Expectativa de vida (ambos sexos,
años)
|
75
|
75
|
78
|
Mortalidad infantil (M/1000 nv)
|
13
|
9
|
4
|
Mortalidad materna (M/10.000 nv)
|
4
|
3.8/2 (según fuente)
|
3.5
|
Gasto en salud (% PBI)
|
8,9
|
PBI 50536000000
|
8,6
|
Conclusiones
Este
aparente caos, dispersión o filigrana de acciones y contra-acciones similar a
un partido de ajedrez en donde mueven las blancas, y luego las negras realizan
un movimiento tendiente a contrarrestar las intenciones de su rival y así
sucesivamente, tiene, a juicio de este expositor una causalidad bien clara que
se va a intentar explicitar en los párrafos sucesivos
El sistema económico argentino,
como ya se ha dicho, es capitalista (moderado, con ingentes esfuerzos del
gobierno actual por incluir socialmente, ampliar derechos y distribuir la
renta, a diferencia de gobiernos anteriores) y el modo cultural de abordaje en
salud es el modelo médico hegemónico. La motivación social predominante en la
atención de salud en Argentina es el lucro, muy por encima de las motivaciones
altruistas de muchos profesionales. Incide fuertemente en esta situación el rol
de la corporación médica, que presiona denodadamente para preservar el lucro de
sus representados, quienes tienen ingresos que, en promedio, decuplican los de
otros trabajadores profesionalizados. A su vez, desde su misma formación
profesional (individual y biologicista), el profesional médico es estimulado al
individualismo y a la competencia antes que a la cooperación y a la formación
de equipos de trabajo. En la práctica profesional diaria (hablamos de la
generalidad y no de casos intersticiales), el médico rechaza fuertemente
cualquier abordaje que represente un menoscabo, aún simbólico, de su rol
predominante e individual.
Frente a esta situación, el estado
y los sectores más progresistas de la sociedad oponen acciones que intentan
morigerar o revertir esa situación, en un intento de convertir a la atención de
salud de un artículo oneroso para individuos orientado al lucro, a una salud ‘social’
ampliamente fundamentada. El capitalismo y la medicina comercial.
La búsqueda del lucro por sobre
todas las cosas implica, obligatoriamente, el abandono o minimización de la
atención primaria de la salud y de las opciones de promoción y protección de la
salud. El menoscabo
de la atención primaria de salud y la virtual ausencia de estrategias de
prevención de la enfermedad.
Este permanente choque de intereses
lucro/salud social origina una filigrana de medidas y contramedidas que vamos a
significar aquí desde la definición de táctica y estrategia en Michel de
Certeau (Sociólogo, Psicólogo, investigador, Francia, 1925-1986).
Para de Certeau, la estrategia es
propia del que domina el territorio, el que tiene la autoridad real y propone
acciones para usufructuar, conservar e incrementar ese poder[1].
La táctica, en cambio, es el recurso del débil, del que no domina el territorio[2].
En este contexto, se puede
proponer, que el que domina el ‘territorio’ (en este caso nos referimos al Sistema
de Salud) es la corporación médica, con el lucro como objetivo y en un marco
capitalista, mientras que los esfuerzos sociales por una salud socialmente
extendida y dirigida a sujetos y colectivos de derecho, viven en un permanente
esfuerzo propositivo, legislativo y de acción ejecutiva (tácticas) que, más
allá de algunos logros parciales, está casi siempre destinado a la
neutralización por parte de quien en realidad, posee el control de la
situación. Vemos incluso que aunque la
inversión en salud de la sociedad argentina es fuerte, en su mayor parte
termina mejorando el estatus y el ingreso de los profesionales médicos antes
que la calidad en la atención de salud de la población. Táctica y estrategia según Michel De
Certeau, aplicado al sistema de salud,
¿Y bien?
¿Es posible, en un marco
capitalista, reorientar al sistema de salud de manera que se dirija al
bienestar de todos los individuos en forma más completa? Sabemos que es posible
en un sistema socialista, y Cuba es prueba de ello, que la salud pueda
convertirse en un derecho de todos y cada uno de los ciudadanos en cualquier
colectivo social en el que se encuentren.
No obstante es posible, aún dentro
del capitalismo, mejorar sustancialmente la equidad y el desempeño del
subsistema de salud pública (el único que a mi juicio puede garantizar los
objetivos de equidad y de derecho social en la salud) a través de un mecanismo
ingenioso que ya se ha puesto en práctica en algunas provincias argentinas: la
reserva de los profesionales más comprometidos socialmente, exclusivamente al
sector público, con cargos full time en el sector público y adecuadamente
remunerados y con bloqueo de títulos. De esta manera, se evitaría el permanente
trasvasamiento de recursos (personales –tiempo- y materiales incluso[3])
del sector público al privado. Cargos profesionales full time y bloqueo de títulos.
[1] Llamo “estrategia" al cálculo
de relaciones de fuerzas que se vuelve posible a partir del momento en que un
sujeto de voluntad y de poder es susceptible de aislarse de un
"ambiente". La estrategia postula un “lugar” susceptible de
circunscribirse como un lugar propio y luego servir de base a un
manejo de sus relaciones con una exterioridad distinta. La racionalidad
política, económica o científica se construye de acuerdo con este modelo
estratégico. Michel de Certeau, La invención de lo cotidiano, I Artes de hacer,
página XLIX Universidad Iberoamericana, año 2000 (1ª. reimpresión de la 1ª.
edicion)
[1] Por el contrario, llamo
"táctica" a un cálculo que no puede contar con un lugar propio, ni
por tanto con una frontera que distinga al otro como una totalidad visible. La
táctica no tiene más lugar que el del otro. Op. Cit. Página L
[1] Por poner un ejemplo: En experiencias relativas a la
gestión del expositor como funcionario político de salud, se demostró que la
mayor fuente de gastos hospitalarios, que se suponía la configuraban los
medicamentos, en realidad estaba destinada a la cobertura de atención de
pacientes del subsistema público en el subsistema privado, configurando una
enorme transferencia de recursos desde lo público (‘pobre’), hacia lo privado
(‘rico’). Para aclarar mejor la situación, el decisor médico del efector
público (el que determina que el paciente pase a atenderse en el sector
privado) suele ser al mismo tiempo, el propietario del efector privado
beneficiario de esa posterior transferencia de recursos.
Esteban Cámara
Santa Fe, 31 de marzo de 2015
Aclaración importante: cuando hablo de 'este' gobierno, en este artículo, me refiero al gobierno argentino de 2003 a 2015. De ninguna manera en el texto 'este gobierno' se va a referir a un gobierno neoliberal como el actual en Argentina
ResponderEliminarOtra aclaración, que no sé si viene al caso, es que la charla que dio origen a este artículo (prevista para brindar en una universidad cubana) nunca se dio. Mi contacto allí, una profesora, dejó de contactarse en los días previos a mi viaje.
ResponderEliminar